Proces reoceny świadczeń gwarantowanych
Proces reoceny świadczeń gwarantowanych w danym obszarze klinicznym, w kontekście rewizji sposobu diagnostyki i leczenia problemów zdrowotnych, w tym zmiany warunków realizacji czy finansowania tych świadczeń, wymaga złożonego podejścia metodologicznego i w konsekwencji okres jego realizacji jest długookresowy. Wynika to z wieloetapowości i złożoności procesów analitycznych, w tym zaangażowania równolegle kilka zespołów analitycznych oraz ekspertów klinicznych.
Celem działań dotyczących propozycji zmian w obszarze koszyka świadczeń gwarantowanych jest zapewnienie niezbędnych świadczeń zdrowotnych najważniejszych z punktu widzenia zdrowotności społeczeństwa oraz o udowodnionej skuteczności klinicznej, które mogą być oferowane świadczeniobiorcom w ramach dostępnych środków ubezpieczenia podstawowego.
W ramach działań uwzględniana jest perspektywa różnych interesariuszy systemu ochrony zdrowia:
- pacjenta,
- świadczeniodawcy,
- płatnika publicznego,
- Ministerstwa Zdrowia.
Założeniem podejmowanych działań w obszarze koszyka świadczeń gwarantowanych jest:
- uproszczenie aktualnych zapisów poprzez zmianę/ujednolicenie formy opisu świadczeń gwarantowanych;
- dookreślenie kryteriów kwalifikujących pacjentów do otrzymania poszczególnych świadczeń;
- opisanie wykazu świadczeń gwarantowanych za pomocą technologii medycznych (procedur we wskazaniu klinicznym) – nie jest to założenie bezwzględne – część procedur pozostanie w pełnym zakresie uzasadnionym wiedzą medyczną;
- weryfikacja zasadności aktualnych wymogów jakościowych poszczególnych świadczeń (warunków realizacji);
- identyfikacja optymalnych warunków realizacji świadczeń (modele organizacyjne), zapewniających największą efektywność kliniczną i kosztową świadczeń gwarantowanych;
- ograniczenie wydatków na świadczenia o udowodnionym braku efektywności.
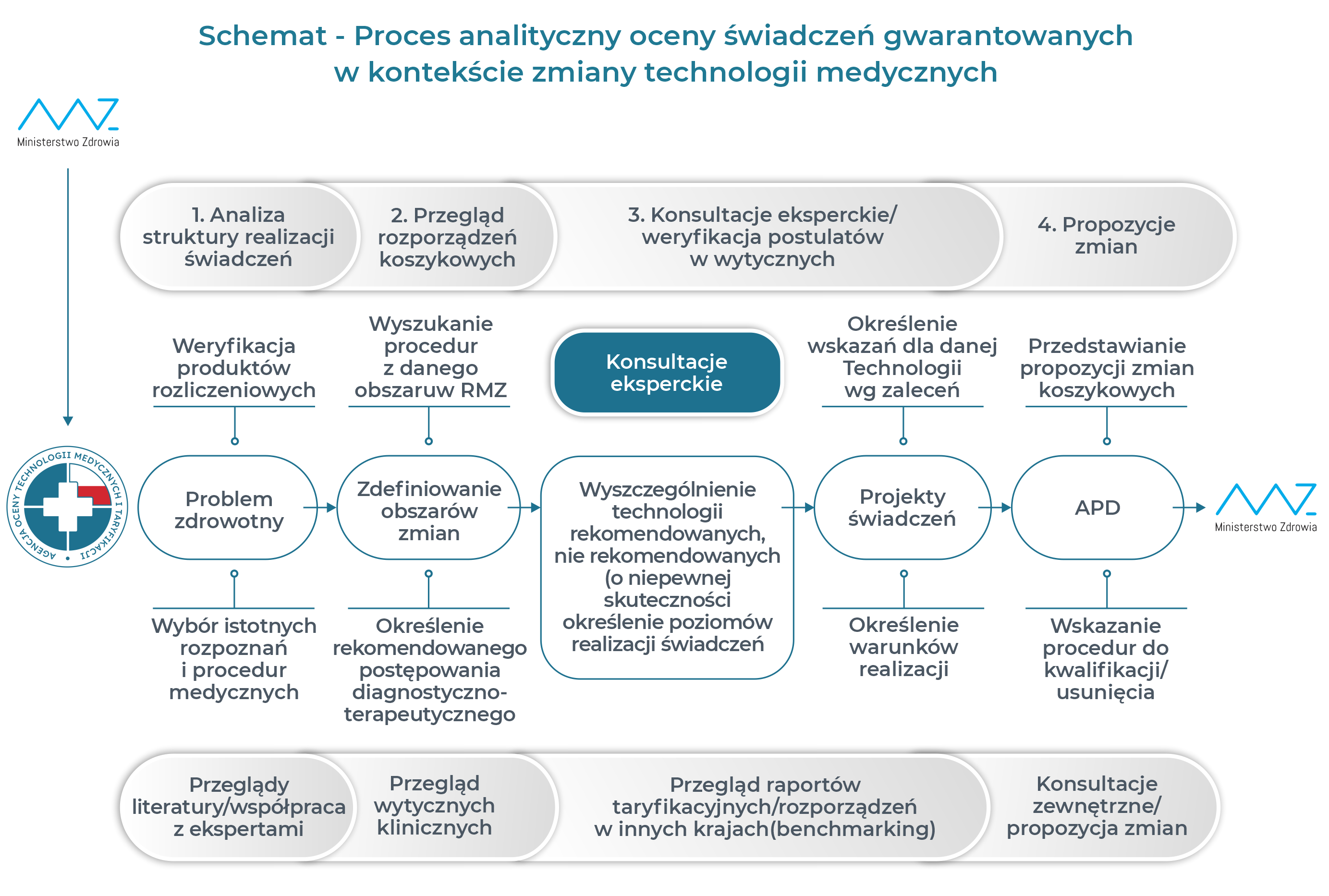
Główne kierunki procesu analitycznego oceny świadczeń gwarantowanych:
- identyfikacja problemów – analiza potrzeb zdrowotnych, niezbędność świadczenia w kontekście stanu klinicznego, etc.;
- selekcja problemów – identyfikacja obszarów priorytetowych wymagających wdrożenia zmian, w tym analiza postulowanych przez środowiska specjalistów zmian w danym obszarze;
- przegląd obowiązujących świadczeń w wykazach świadczeń gwarantowanych w zakresach POZ, AOS, LSZ – analiza warunków ich realizacji i rozliczania;
- przegląd i weryfikacja aktualnych wytycznych klinicznych w Polsce i na świecie w zakresie rekomendowanego postępowania diagnostyczno- terapeutycznego w danym wskazaniu medycznym wraz z oceną ich jakości – AGREE II;
- weryfikacja procedur medycznych ujętych w wykazach świadczeń gwarantowanych (POZ, AOS, LSZ) względem zalecanego postępowania diagnostyczno-terapeutycznego, mająca na celu wyszczególnienie procedur:
– rekomendowanych nie ujętych w wykazach, a niezbędnych w kontekście stanu klinicznego,
– nierekomendowanych (identyfikacja procedur o wątpliwej/niepewnej skuteczności klinicznej lub niepewnym profilu bezpieczeństwa);
- proces konsultacji ze środowiskiem ekspertów klinicznych i NFZ;
- określenie kierunków niezbędnych zmian w wykazach świadczeń gwarantowanych.
*Szanowni Państwo,
niniejszym informujemy, iż zamieszczane na stronie Agencji materiały i wyniki dyskusji stanowią efekt pracy koncepcyjnej i procesu analitycznego przeprowadzonego przez zespół Agencji Oceny Technologii Medycznych i Taryfikacji w oparciu o paradygmat EBM, obejmujący: wyszukiwanie, selekcję, syntezę i interpretację dowodów naukowych, lub przeprowadzoną analizę danych.
W związku z powyższym, pragniemy przekazać, iż wykorzystywanie materiału analitycznego lub wyników dyskusji, zgodnie z dobrą praktyką, powinno być opatrzone informacją na temat źródła w postaci: [tytuł prezentacji/raportu], AOTMiT, Warszawa, czerwiec 2021 r.]

